「コレステロールとホルモン合成」動脈硬化は血管の慢性炎症
動脈硬化は慢性炎症

一般的に動脈硬化は、脂質異常症、糖尿病、高血圧、喫煙などの危険因子により生じると考えられています。進行すると動脈の血流が制限あるいは遮断されて、心血管疾患や脳血管疾患などを引き起こす原因となります。
血管の構造
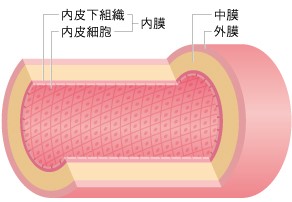
血管の内腔は一層の内皮細胞で覆われており、そのまわりを中膜の平滑筋細胞が囲んでいます。
内膜(内皮細胞)は、血管の収縮・拡張を調節する役割があり、血圧や血流の調節に関係しています。
中膜は、血管の弾力性を保つ平滑筋細胞で構成され、平滑筋が収縮すると血管内腔が狭くなります。
外膜は、結合組織で構成され、外部から血管を守っています。
動脈硬化が起るメカニズム
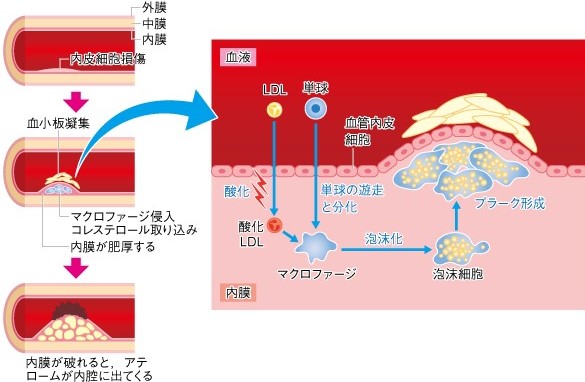
図 スマートウエルネスコミュニティ協議会 より引用
動脈硬化は、高血圧などにより内皮細胞が障害されて傷つくと、血液中の低比重リポタンパク(LDL-コレステロール)が内膜(内皮細胞)のすきまに入り込み、それが酸化を受けて酸化LDL-コレステロールに変化します。
それを処理するために白血球の一種である単球も内膜へと入り込み、マクロファージに変化します。
マクロファージは酸化LDL-コレステロールを取り込み、泡沫細胞(foam cell)に変化しサイトカインを放出して、血管局所での慢性炎症反応を引き起こします。
泡沫細胞が内膜の裏側に蓄積して、動脈硬化巣(プラーク)を形成して、血管の内腔が狭くなります。
このプラークが徐々に増大し、慢性炎症が続いていくと、被膜が薄くなり不安定プラークとなって、破裂のリスクが高まります。プラークの破裂によって急性心筋梗塞などの心血管疾患が引き起こされます。
慢性炎症については、関連記事をご参照ください ↓
マクロファージについては、関連記事をご参照ください ↓
コレステロールは本当の原因ではない

私たちが活動し続けたり、様々がストレスにより血圧の上昇が持続すると、血管内皮細胞が傷つきます。
通常、昼間の活動期には、アドレナリンやコルチゾールが多く分泌されて、免疫や炎症反応が抑制されています。夜間の睡眠時などに、できた傷を修復する反応が活発となります。新陳代謝により傷が修復できれば、炎症反応は持続しません。
しかし、過剰なストレスや睡眠障害、ミトコンドリアの内呼吸低下により、新陳代謝が低下して傷が修復できずにいると、慢性炎症を引き起こして動脈硬化へと進展していきます。
ストレスとホルモン分泌については、関連記事をご参照ください ↓
甲状腺ホルモンと動脈硬化については、関連記事をご参照ください ↓
持続的なストレスによって、脳や筋肉がたくさんの血液を必要とするために、血圧が上昇します。また動脈硬化が起ってくると、さらに血圧は高くなります。
ストレス反応を行うために必要なステロイドホルモンを合成するために、その原料となるコレステロールが体内でたくさん合成されるようになります。
つまり、血圧やコレステロールの上昇はストレス反応の結果であり、動脈硬化の根本原因ではありません。
降圧剤や高脂血症治療薬は、結果に働きかける治療薬であり、慢性炎症の根本的な改善にはつながりません。
そのため、血圧やコレステロール値のコントロールではなく、真のエンドポイントである「心血管疾患や脳血管疾患などの発症抑制」によって、そのベネフィットを評価する必要があります。
真のエンドポイントについては、関連記事をご参照ください ↓
脂質輸送システム リポタンパク質(Lipoprotein)

水に不溶性の中性脂肪やコレステロールの脂質は、そのままでは血液中に入ることができず、アポタンパク質という物質と結合してリポタンパク質となり、血流にのって各組織の細胞に運ばれています。
血液中を通って脂質を輸送するためのシステムが、リポタンパク質の形成というわけです。
リポタンパク質は、様々な比重のものがあります。比重が大きいほど粒子が小さくなり、脂質の割合が低くなります。
超低比重リポタンパク質(VLDL:Very Low density lipoprotein)は、約1:5の割合でコレステロールと中性脂肪が含まれ、主に末梢組織に中性脂肪を供給します。
低比重リポタンパク質(LDL:low density lipoprotein)は、リポタンパク質の中でコレステロール含有量が最も多く、末梢組織にコレステロールを供給します。
LDLが酸化・変性することによって酸化LDLとなり、マクロファージに取り込まれ慢性炎症を引き起こして、動脈硬化症を発症すると考えられています。
かつては悪玉コレステロールと呼ばれた、血液検査でのLDL-コレステロール値のことです。
高比重リポタンパク質(HDL: high density lipoprotein)は、血管内皮など末梢組織に蓄積したコレステロールを肝臓に運ぶ働きがあります。結果として、動脈硬化を抑える働きをすることになります。
かつては善玉コレステロールと呼ばれた、血液検査でのHDL-コレステロール値のことです。
コレステロールを運搬するリポタンパク質には、種類と役割の違いがありますが、コレステロールに善玉も悪玉も存在しません。
動脈硬化の真の原因、小粒子高密度LDL(sd-LDL)については、関連記事をご参照ください ↓
レパーサ皮下注(エボロクマブ)の真のエンドポイント

レパーサ皮下注は、2016年に発売されたヒト抗PCSK9モノクローナル抗体製剤です。 PCSK9のLDL受容体への結合を抑制することで、LDLの肝臓への取り込みを増強して、回収して分解する作用を促進します。それによって、血中のLDL値を大きく低下させる薬です。
レパーサ皮下注 FOURIER試験(第Ⅲ相試験)
Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease
N Engl J Med. 2017 May 4;376(18):1713-1722.doi: 10.1056/NEJMoa1615664.
FOURIER試験は、レパーサ皮下注(エボロクマブ)の有効性と安全性を評価した無作為化プラセボ対照二重盲検第III相試験です。アテローム性心血管病変を有し、LDL70mg/dL以上でスタチン治療を受けている患者2万7,564例を対象に実施されました。対象者の81.1%に心筋梗塞、19.4%に非出血性脳卒中、13.2%に症候性の末梢動脈病変の既往があり、69.3%は高強度のスタチン療法を受けている、高リスク集団でした。
試験期間の中央値は2.2年で、スタチンにレパーサ皮下注(エボロクマブ)を上乗せして、有効性と安全性を評価しています。
有効性の一次エンドポイントは、心血管イベント(心血管死、心筋梗塞、脳卒中、不安定狭心症による入院、冠動脈血行再建術)の複合エンドポイントで評価されています。
LDLの中央値は、レパーサ群で48週目にベースライン92mg/dLから30mg/dLまで大きく低下しました(59%低下)。
(主要評価項目)心血管イベント(心血管死、心筋梗塞、脳卒中、不安定狭心症による入院、冠動脈血行再建術)の複合エンドポイント
レパーサ群 1344例/13784例(9.75%)
プラセボ群 1563例/13780例(11.34%)
相対リスク減少率 15%
絶対リスク減少率 1.59%
治療必要数(NNT) 63人
LDLを92mg/dLから30mg/dLまで大きく減少させた63人のうちの1人が、心血管イベントを起こさずに済んだ結果です。残りの62人にその恩恵はなく、63分の1の確率で治療が有効となっています。
(副次評価項目)主要評価項目のよりハードな心血管イベント(心血管死、心筋梗塞、脳卒中)の複合エンドポイント
レパーサ群 816例/13784例(5.92%)
プラセボ群 1013例/13780例(7.35%)
相対リスク減少率 20%
絶対リスク減少率 1.43%
治療必要数 70人
LDLを92mg/dLから30mg/dLまで大きく減少させた70人のうちの1人が、死に直結するような心血管イベントを起こさずに済んだ結果です。残りの69人にその恩恵はなく、70分の1の確率で治療が有効となっています。
LDL(コレステロール値)を大きく低下させても、真のエンドポイントで有効性を示す確率は、それほど大きくありません。
相対リスク減少率・絶対リスク減少率・治療必要数については、関連記事をご参照ください ↓
コレステロールとホルモン

コレステロール
コレステロールは、細胞膜を構成する物質であり、また胆汁酸やステロイドホルモン、ビタミンDの原料となります。
細胞膜はリン脂質によってできていますが、コレステロールがリン脂質の間に入って、リン脂質の二重層の安定化と流動性を調整しています。
リン脂質の構造については、関連記事をご参照ください ↓
コレステロールの大部分は食事に由来するのではなく、体内で合成されています。コレステロールはそれを生産する臓器や、細胞膜や小胞体のような膜組織が密集している細胞で構成される臓器に多く、肝臓や脊髄・脳に高濃度に分布しています。
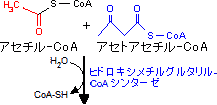
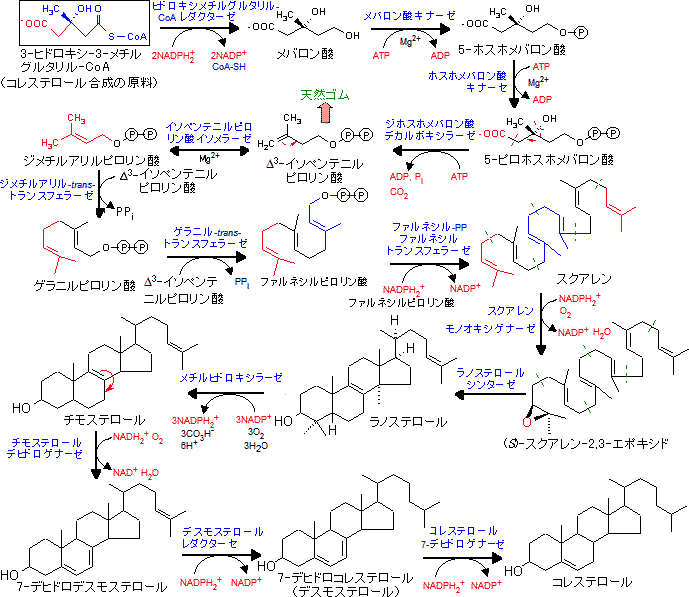
コレステロールの合成図 福岡大学機能生化研究室のHP より引用
コレステロールは、ミトコンドリアのクエン酸回路(TCAサイクル)でのエネルギー代謝の出発物質(アセチルCoA)から合成されていきます。これだけ手間をかけて体内で合成され、私たちの体にとって非常に重要な物質です。
またアセチルCoAは、糖質や脂質、タンパク質の代謝で生成しています。
ステロイドホルモン
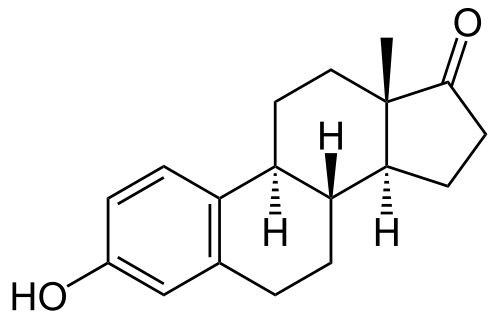
女性ホルモン(エストロン)
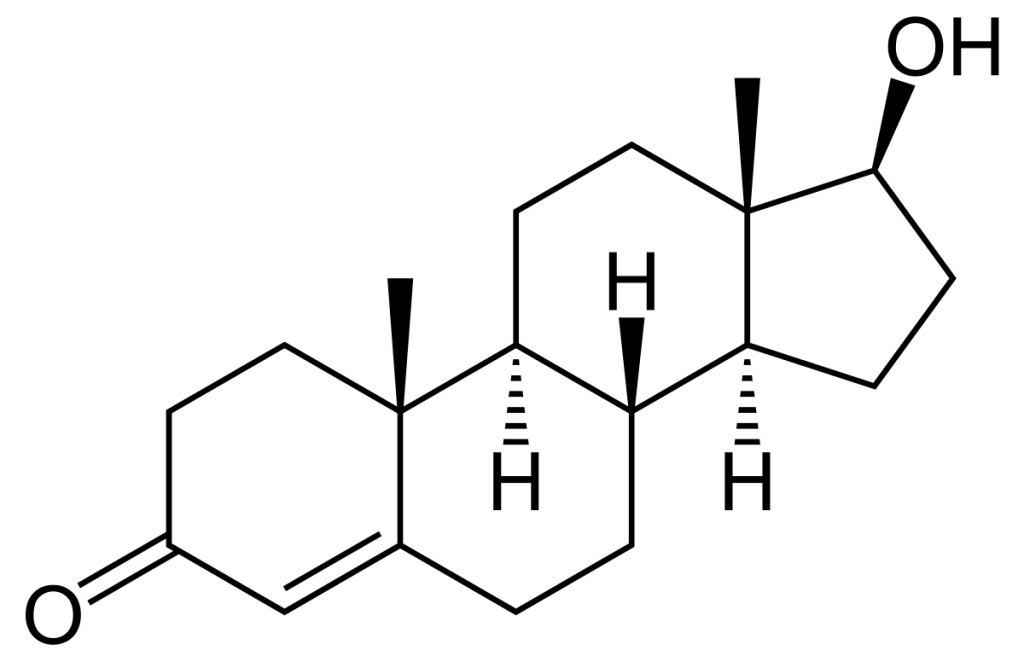
男性ホルモン(テストステロン)
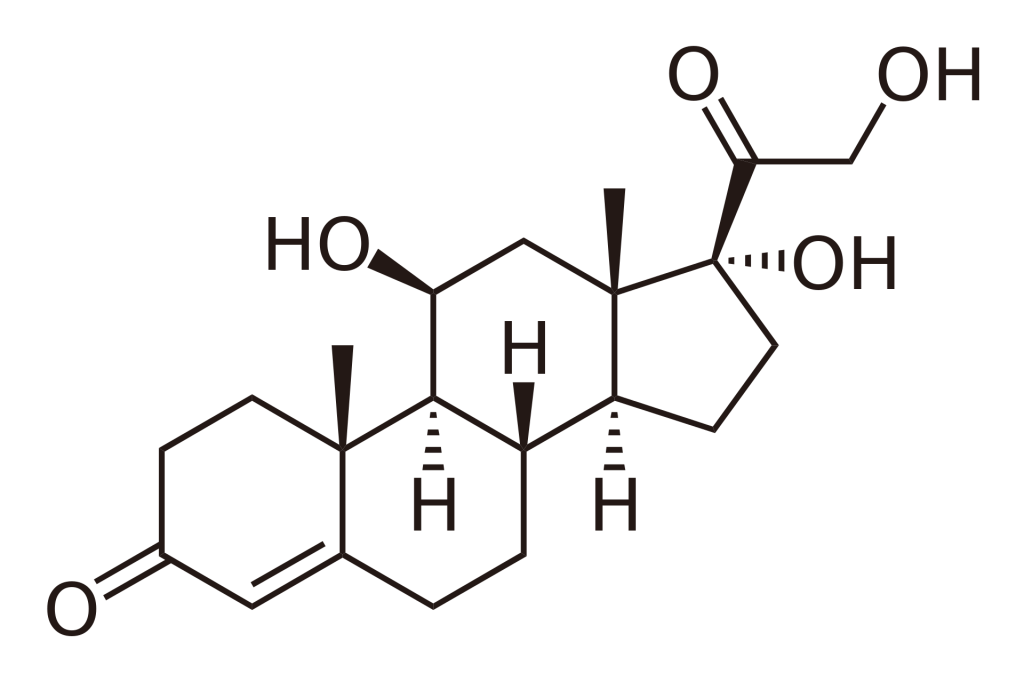
糖質コルチコイド(コルチゾール)
鉱質コルチコイド(アルドステロン)
ステロイドホルモンとは、構造的にステロイド骨格を有するホルモンの総称で、性ホルモン(エストロン、テストステロン)、糖質コルチコイド(コルチゾール)、鉱質コルチコイド(アルドステロン)などに分類されています。
ステロイドホルモンもまた疎水性の脂質なので、血液中では輸送タンパク質と結合して、標的となる細胞に運ばれていきます。
コルチゾール(ステロイドホルモン)については、関連記事をご参照ください ↓
コレステロールは細胞膜の構造にとって重要であり、恒常性を維持するために必要なホルモンの原料となります。
ストレスや細胞の新陳代謝が低下すると、コレステロールの生合成が増加して、たくさんのLDLが各組織の細胞に運ばれるようになります。つまり、体内でのコレステロールの需要が増えているのです。
酸化ストレスの上昇や高血糖による糖化によって、LDLが変性してマクロファージによる掃除が必要となり、その結果がプラークとなって動脈硬化へと進展させています。
まとめ

コレステロールは細胞膜のリン脂質の間に入って、リン脂質の二重層の安定化と流動性を調整しており、細胞活動にはなくてはならない存在です。
また、コレステロールは恒常性を維持するために必要なホルモンの原料となり、その大半(8割)は非常に手間をかけて体内で合成されており、決して悪者ではありません。
ストレスや細胞の新陳代謝が低下すると、コレステロールの生合成が増加して、たくさんのLDLが各組織の細胞に運ばれるようになります。つまり、体内でのコレステロールの需要が増えているのです。
過剰なストレスや睡眠障害、ミトコンドリアの内呼吸低下により、血管内皮細胞の新陳代謝が低下して傷が修復できずにいると、LDLの酸化や糖化による変性から慢性炎症を引き起こして、プラークを形成して動脈硬化へと進展してしまいます。
LDLを大きく低下させても、心血管イベントの発症を抑制する確率はあまり高くありません。
LDLの上昇はストレス反応の結果であり、動脈硬化の根本原因ではありません。マクロファージによる掃除が必要になることが原因なのです。






